El cáncer de mama, junto con el cáncer de pulmón, es el tumor más frecuentemente diagnosticado en todo el mundo.
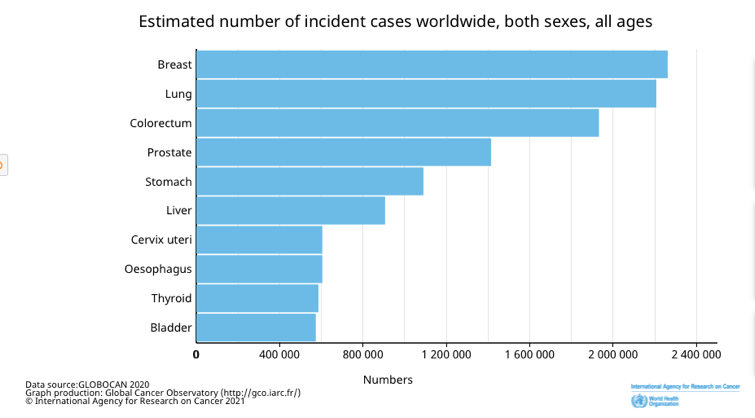
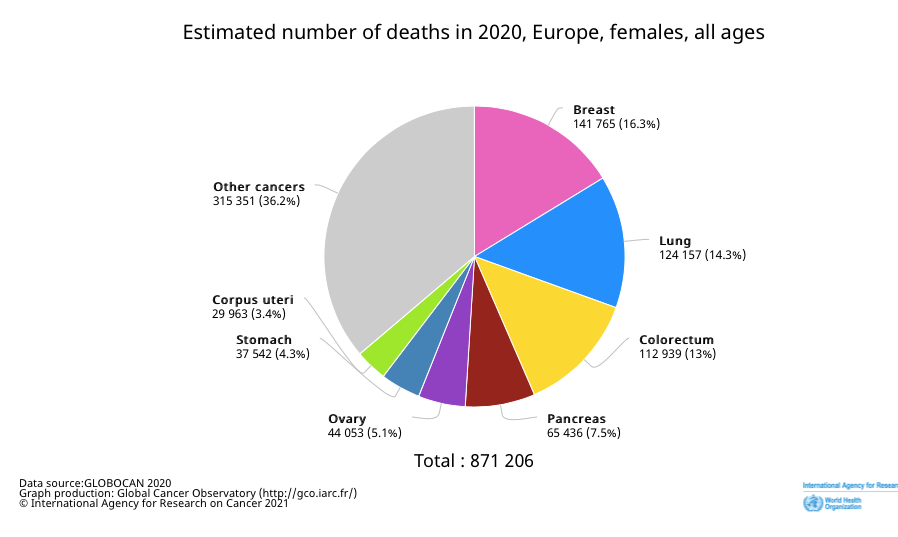
En Europa en el año 2020, se diagnosticaron aproximadamente unos 27.925.050 (24,5%) nuevos casos cáncer de mama en la población femenina. Actualmente, es el tumor más frecuente en mujeres y la principal causa de muerte por cáncer (16,3%).
Así mismo, los avances terapéuticos han contribuido a una mejor calidad de vida y una mejora significativa en la supervivencia libre de enfermedad y supervivencia global.
Sin embargo y a pesar de las mejoras en el tratamiento médico- quirúrgico, las pacientes de cáncer de mama se enfrentan a numerosas secuelas derivadas del proceso oncológico y sus tratamientos, entre ellas:
- Dolor
- Fatiga
- Limitación de la movilidad
- Neuropatías
- Fibrosis (endurecimiento del tejido)
- Alteraciones cardiorrespiratorias
- Alteraciones en la postura
- Edema
- Cicatrices
- Linfedema
En este post, me gustaría centrarme en una de estas secuelas en concreto: EL LINFEDEMA.
El linfedema secundario al cáncer de mama, es una secuela negativa derivada del tratamiento oncológico y se considera la principal causa del linfedema secundario en países desarrollados.
La incidencia global estimada del linfedema crónico en el brazo tras un cáncer de mama es del 21.4% aprox., lo que indica que afecta a 1 de cada 5 pacientes intervenidas de cáncer de mama.
La probabilidad de desarrollar un linfedema es mayor en pacientes sometidas a extirpación ganglionar (19,9%) en comparación con aquellas intervenidas mediante biopsia del ganglio centinela (5-6%).
¿Qué ocurre?
El linfedema asociado al cáncer de mama, ocurre como resultado de la interrupción del flujo linfático que provoca la hinchazón anormal en la mama, en el tronco o en el brazo del lado afecto.
En el 75% de los casos, el linfedema se presenta dentro del primer año post- cirugía y en el 90%, pasados 3 años.
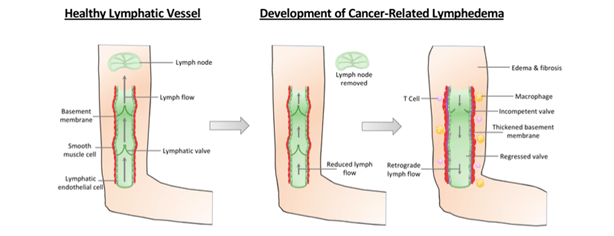
Esta imagen, representa el deterioro del sistema linfático tras la retirada de ganglios axilares.
A la izquierda, un vaso linfático sano, capaz de transportar la linfa en sentido ascendente y centrípeto gracias a la acción de sus válvulas, que impiden el reflujo asegurando el transporte hacia los ganglios axilares.
En la segunda y tercera imagen, tras la retirada de ganglios, comienza el deterioro del sistema.
El flujo linfático se ve entorpecido y ralentizado, provocando la acumulación y estancamiento de la linfa en los vasos.
Como consecuencia, los vasos sufren una distensión y engrosamiento de sus paredes y las válvulas dejan de funcionar de manera adecuada impidiendo la salida del flujo linfático.
El edema generado, con el paso del tiempo, provocará un estado inflamatorio que favorecerá el depósito de tejido graso y fibrótico con tendencia a infecciones tisulares recurrentes.
Por otro lado, cabe destacar la importancia de determinados factores de riesgo relacionados con la aparición del linfedema.
Entre ellos, nos encontramos con factores de riesgo relacionados o no con el tratamiento oncológico del cáncer de mama:
1. Factores relacionados con el tratamiento oncológico:
– Tipo de cirugía axilar; las pacientes sometidas a disección axilar, tienen 4 veces más probabilidades de desarrollar linfedema que aquellas pacientes sometidas a la biopsia del ganglio centinela.
– Radioterapia; aquellas pacientes que reciben radioterapia en ganglios regionales axilares, tienen mayor probabilidad de desarrollar linfedema en comparación con aquellas que reciben radioterapia localizada en mama y tórax.
– Ausencia de reconstrucción mamaria:
La reconstrucción inmediata en comparación con la mastectomía sin reconstrucción, reduce significativamente el riesgo de linfedema.
– Quimioterapia adyuvante o neoadyuvante:
No existe suficiente evidencia para considerar la quimioterapia como factor de riesgo en el desarrollo del linfedema, sin embargo, sí se valora el uso quimioterapia con taxanos debido a la retención de líquidos que genera durante y meses después del tratamiento.
2. Factores de riesgo NO relacionados con el tratamiento oncológico sobre los que podemos incidir:
– IMC
Un elevado índice de masa corporal (>30 kg/m2) en el momento del diagnóstico, se relaciona con el riesgo de padecer linfedema.
– Edema subclínico
Estados edematosos previos a la cirugía, se han considera factor de riesgo en el desarrollo del linfedema asociado al cáncer de mama.
– Celulitis por infecciones
Las infecciones recurrentes por celulitis (causadas por la flora microbiana ambiente), aumentan el riego de padece linfedema.
El diagnóstico del linfedema es un desafío, especialmente en etapas iniciales.
Es recomendable realizar un seguimiento previo al tratamiento oncológico para identificar aquellos pacientes de alto riesgo.
En nuestra consulta, te acompañamos durante todo el proceso oncológico y te ayudamos a prevenir o identificar en etapas tempranas esta secuela tan desconocida.
En Fisionkai, estamos especializados en terapia manual y terapia linfática, si tienes cualquier duda, consúltanos.
Bibliografía:
Iyer, D., Jannaway, M., Yang, Y., & P. Scallan, J. (2020). Lymphatic Valves and Lymph Flow in Cancer-Related Lymphedema. Cancers, 12(8), 2297. doi:10.3390/cancers12082297 (https://doi.org/10.3390/cancers12082297)
Gillespie, T. C., Sayegh, H. E., Brunelle, C. L., Daniell, K. M., & Taghian, A. G. (2018). Breast cancer-related lymphedema: risk factors, precautionary measures, and treatments. Gland Surgery, 7(4), 379–403. doi:10.21037/gs.2017.11.04 (https://doi.org/10.21037/gs.2017.11.04)
Rockson, S. G. (2018). Lymphedema after Breast Cancer Treatment. New England Journal of Medicine, 379(20), 1937–1944. doi:

